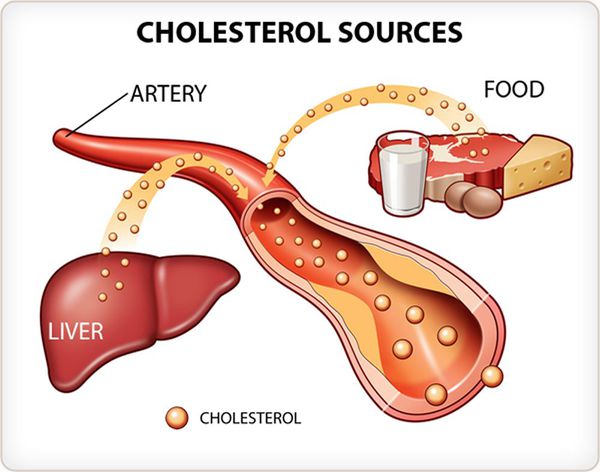
Гиперхолестеринемия — это те нарушения липидного состава крови, которые сопровождаются повышением в ней концентрации холестерина. Она является частным случаем дислипидемий, причём повышение уровня холестерина в крови является лишь симптомом, а вовсе не отдельным заболеванием. Поэтому врачу предстоит разобраться, с чем же связана гиперхолестеринемия в каждом конкретном случае, хотя не всегда это оказывается возможным, и в большинстве случаев умеренное повышение холестерина в крови обусловлено особенностями современного «западного» образа жизни.Липиды — это вещества биологического происхождения, которые, в силу особенностей своего строения, нерастворимы в воде и растворимы в органических растворителях. Наиболее известными (но отнюдь не единственными) представителями липидов являются жиры. К липидам также относится холестерин, его эфиры, фосфолипиды, воски и некоторые другие вещества.
Что такое обмен липидов? Это процессы поступления липидов с пищей и их всасывания в желудочно-кишечном тракте, транспорт по крови, поступление их в клетки, все сопутствующие химические превращения этих веществ, а также выведение их и продуктов их химических превращений из организма. Все эти процессы и объединяются суммарно понятием "обмен", а любые нарушения на любом из этих многочисленных этапов − это, соответственно, нарушения липидного обмена, и нарушения обмена холестерина — один из вариантов таких нарушений, но, пожалуй, самый частый.
Две основные причины гиперхолестеринемии — неправильное питание и генетические особенности/аномалии. Кроме того, некоторые заболевания (например, сахарный диабет, гипотиреоз, гломерулонефрит) сопровождаются повышением концентрации холестерина в крови. Приём ряда лекарств (глюкокортикоиды, гормональные контрацептивы, бета-адреноблокаторы) также может приводить к гиперхолестеринемии.
Установлено, что именно такие особенности питания, какие стали свойственны основной массе людей в рамках так называемого "западного образа жизни" примерно в последние сто лет, приводят к нарушениям холестеринового обмена, особенно в сочетании с малоподвижностью и курением. В частности, это избыточная калорийность рациона, высокое содержание в нём жирных сортов мяса, жирных молочных продуктов, полуфабрикатов, выпечки, маргарина, пальмового масла, сладостей, кондитерских изделий и наоборот, снижение потребления овощей, фруктов, бобовых, цельнозерновых продуктов
Симптомы гиперхолестеринемии
Коварство гиперхолестеринемии заключается в том, что она долгие годы ничем себя не проявляет, и человек может чувствовать себя вполне здоровым. Нарушения могут быть обнаружены лишь по изменениям в биохимических показателях крови — чаще всего определяют такие показатели, как общий холестерин, холестерин липопротеинов низкой плотности, холестерин липопротеинов высокой плотности и триглицериды.
Из возможных проявлений резко выраженной гиперхолестеринемии можно назвать:
атеросклеротические бляшки в сосудах;
ксантелазмы — желтоватые слегка выступающие над кожей образования на веках;
ксантомы — жёлтые или оранжевые отложения липидов/холестерина в коже или сухожилиях, чаще ахилловых, что вызывает утолщение сухожилий;
Ксантомы
липоидную дугу роговицы, которая имеет диагностическое значение лишь у людей в возрасте до 45 лет и представляет собой белёсую дугу или ободок вокруг радужки глаза.
Липоидная дуга роговицы
ВАЖНО: отсутствие ксантом и ксантелазм никак не означает, что болезни нет, или что уровень холестерина нормальный.
Патогенез гиперхолестеринемии
За процессы, связанные с всасыванием, перемещением, химическими превращениями и выведением холестерина, ответственно большое количество разных генов. В случае "поломки" (мутации) того или иного гена происходит нарушение в соответствующем звене этого "химического конвейера".
Например, липопротеины низкой плотности переносят по крови холестерин и его соединения (эфиры) с полиненасыщенными жирными кислотами (в том числе широко известными "омега-3") к тем клеткам, которые нуждаются в этих веществах. Чтобы поглотить из крови липопротеины низкой плотности вместе с содержащимися там веществами, клетки выставляют на своей поверхности своеобразные "ловушки" — рецепторы. Если рецептор связывается с определённым участком на поверхности липопротеиновой частицы по принципу "ключ − замок", то эта частица захватывается клеткой и поступает внутрь неё, а содержащиеся в липопротеиновой частице липиды используются клеткой для собственных нужд.
Связывание липопротеина с рецептором
В случае же когда такое взаимодействие по аналогии "ключ − замок" нарушается, скорость и эффективность поглощения липопротеиновых частиц снижаются, а содержание в крови холестерина соответственно возрастает. Такое нарушение взаимодействия может происходить, например, при структурном дефекте рецептора к липопротеинам низкой плотности.[6] Этот дефект возникает при наличии мутантного гена, который, в свою очередь, сам несёт дефект.
Патологический ген может передаваться от родителей детям в течение многих поколений. Поэтому такое заболевание называют семейной гиперхолестеринемией. При этом большое количество липопротеиновых частиц, содержащих холестерин, циркулирует в крови, и с течением времени они накапливаются в сосудистой стенке артерий, вызывая развитие атеросклеротических бляшек.
Семейная гиперхолестеринемия — не единственный и далеко не самый частый вариант нарушения холестеринового обмена. Гораздо чаще нарушения обмена холестерина возникают вследствие воздействия факторов образа жизни: неправильного питания, курения, малоподвижности. Например, избыточное потребление пищевых продуктов, содержащих так называемые насыщенные жирные кислоты и транс-жиры (находятся в жирном мясе, молочных продуктах, маргарине, пальмовом масле и других продуктах), приводит к формированию таких липопротеиновых частиц, которые организму сложно "утилизировать" в процессе биохимических преобразований. В результате этого они долго циркулируют в крови и в конце концов оказываются в сосудистой стенке, давая начало развитию атеросклеротических бляшек (это упрощенное изложение процесса).
Курение, высокое содержание глюкозы в крови, хронические воспалительные заболевания — всё это вызывает химические изменения липопротеиновых частиц, в результате которых они уже не столь успешно поглощаются нуждающимися в них клетками и могут восприниматься организмом как чужеродный материал.
Лечение гиперхолестеринемии
Основная задача в лечении гиперхолестеринемии — предотвратить серьёзные осложнения или, по крайней мере, снизить их риск. Достигается это через промежуточную цель — коррекцию уровня холестерина в крови, а также путём воздействия на другие известные факторы риска атеросклероза.
При нормализации содержания холестерина в крови и при длительном поддержании его концентрации в оптимальном диапазоне происходит постепенное снижение риска инфаркта миокарда, инсульта, смерти от сердечно-сосудистых причин. Поэтому так важно поддерживать оптимальную концентрацию холестерина в крови (прежде всего, "плохого") в течение как можно более длительного времени, в идеале — пожизненно.
Конечно, во многих случаях изменения одного только образа жизни для этого не хватает, тем более, что мало у кого получается поддерживать здоровый образ жизни в течение длительного времени — слишком много соблазнов подстерегает на этом пути.
При высоком риске сердечно-сосудистых осложнений лекарства, снижающие уровень "плохого" холестерина, должны быть назначены обязательно, независимо от настроя пациента по оздоровлению своего образа жизни.
В настоящее время в кардиологии отказались от понятия "нормальный уровень холестерина". Вместо этого используют термин "оптимальный уровень холестерина", а каким он будет, зависит от суммарного сердечно-сосудистого риска. На основании данных, полученных о пациенте, врач рассчитывает этот риск:
В случае, если риск очень высокий (а это, например, все пациенты, уже имеющие ишемическую болезнь сердца или перенёсшие ишемический инсульт, страдающие сахарным диабетом и ряд других категорий), то оптимальным уровнем для "плохого" холестерина будет значение менее 1,8 ммоль/л.
При высоком риске (если пациент пока не имеет атеросклеротических сердечно-сосудистых заболеваний, но у него есть несколько факторов риска, например, курящий мужчина-гипертоник 50 лет с уровнем холестерина 6 ммоль/л будет иметь высокий сердечно-сосудистый риск) оптимальным значением для «плохого» холестерина будет менее 2,6 ммоль/л.
Для всех остальных, кто не имеет высокого или очень высокого сердечно-сосудистого риска, оптимальным значением холестерина липопротеидов низкой плотности ("плохого" холестерина) будет менее 3,0 ммоль/л.
Если же за гиперхолестеринемией стоит генетическая "поломка", то изменения образа жизни (характер питания, двигательная активность, отказ от курения) лишь в ограниченной степени смогут улучшить биохимический состав крови, поэтому к дополнительному назначению медикаментозной терапии приходится прибегать практически всегда.

 Новость из рубрики
Новость из рубрики  Метки:
Метки: