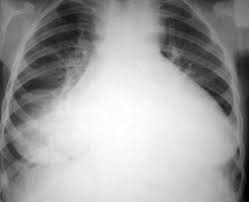
Кардиомегалия — общепринятый термин для обозначения увеличенного сердца. Увеличенными могут быть одна или все четыре камеры сердца. Определить, какая из камер сердца увеличена, не всегда легко, для этого могут потребоваться специальные исследования. У здоровых лиц размеры и конфигурация сердца варьируют в зависимости от конституции, геометрии грудной клетки, асимметричности расположения сердца в грудной клетке, фазы дыхания во время исследования и метода оценки размеров сердца. Небольшие размеры сердца не всегда являются показателем нормы, так же как и «увеличенное сердце» само по себе не означает наличие заболеваний миокарда или поражения клапанов сердца. Поскольку верхние пределы размеров сердца строго не определены, диагноз кардиомегалии является более субъективным, чем принято считать.
Кардиомегалию обнаруживают при физикальном обследовании или чаще при рентгенографии грудной клетки. Обычно увеличение сердца обнаруживают только после расширения полостей. Выраженная гипертрофия желудочков без расширения полостей может маскироваться под видом нормального сердца. Увеличение толщины стенки левого желудочка от 10 до 20 мм может указывать на значительную гипертрофию, однако один лишний сантиметр может быть незаметен при физикальном обследовании или рентгенографии грудной клетки.
Как только обнаруживается увеличение размеров сердца или какой-либо из его камер, врач должен определить причину и оценить физиологические последствия этого увеличения. Таким образом, диагноз кардиомегалии вызывает необходимость систематического исследования сердечно-сосудистой системы.
В данной главе не приводится полной дифференциальной диагностики кардиомегалии. Большинство состояний, которые могут привести к увеличению сердца, перечислены в табл.
Обычно кардиомегалию легче обнаружить в подострой или хронической, нежели в начальной или острой стадиях заболевания. При первичном обнаружении увеличения сердца не обязательно присутствие симптомов и признаков клинической сердечной патологии. Однако со временем у большинства больных с явной кардиомегалией появляются дополнительные клинические признаки заболевания сердца.
Анамнез кардиомегалии
Детально собранный анамнез не всегда может оказать помощь в объяснении причины кардиомегалии. Очень часто, когда увеличение камер сердца обнаруживается при рутинной рентгенографии или, что бывает реже, на ЭКГ, у больного полностью отсутствуют симптомы заболевания. Даже тщательный опрос не всегда может дать ключ к правильному диагнозу.
Симптоматика сердечно-сосудистых заболеваний
Часто у больных с кардиомегалией обнаруживаются симптомы заболевания сердца. Поскольку большинство случаев кардномегалии у взрослых связано с увеличением левого или правого желудочка, при сборе анамнеза следует сосредоточить внимание на выявлении признаков нарушения функции желудочков сердца или застойной сердечной недостаточности, которые до этого могут быть не диагностированы. При опросе следует обратить особое внимание на одышку в покое или при физической нагрузке. Такие симптомы, как ортопноэ, пароксизмальная ночная одышка или ночная астма, могут не привлекать внимания больного. Больные нередко приспосабливаются к хроническим заболеваниям сердца, не замечая существенных изменений самочувствия. Легкая утомляемость или не имеющее видимой причины снижение переносимости физических нагрузок могут оказаться важными признаками, указывающими на патологию сердца.
Проявлениями изолированной левожелудочковой недостаточности могут быть ортопноэ или одышка, реже — пароксизмальная ночная одышка. Недостаточность правого или обоих желудочков сердца приводит к системной венозной гипертензии. Следовательно, больного следует тщательно опросить о появлении отечности лодыжек или голеней, особенно в конце дня. В более выраженных случаях может отмечаться периодическое или стойкое увеличение живота вследствие гепатомегалии или асцита. Выбухание яремных вен больные обычно не замечают до тех пор, пока не возникнет значительное их расширение или недостаточность трехстворчатого клапана. Сердцебиения обычно являются неспецифическим симптомом, который непосредственно не относится к увеличению сердца.
Боли в грудной клетке. Несмотря на то что кардиомегалия не является характерным проявлением ишемической болезни сердца, ясно, что наличие в анамнезе инфаркта миокарда или преходящих симптомов в виде стабильной или нестабильной стенокардии должно обращать внимание клинициста на наличие атеросклероза коронарных артерий, являющегося наиболее распространенной кардиальной патологией у взрослых. Следовательно, ишемические боли в сердце являются важным симптомом. Сама по себе стенокардия не вызывает увеличения сердца, однако предшествующий инфаркт миокарда, приводящий к фиброзу сердечной мышцы, может привести к гипертрофии и дилатации сердца; у больных с выраженным нарушением функции левого желудочка обычно присутствует кардиомегалия различной степени выраженности, хотя выраженные нарушения движения стенки левого желудочка и значительное снижение фракции изгнания могут иногда встречаться у больного с коронарной болезнью, имеющего нормальный силуэт сердца. У больных с аневризмой левого желудочка в результате перенесенного инфаркта миокарда кардиомегалия, которая нередко проявляется в виде характерного выпячивания на рентгенологической тени сердца, является правилом.
В случаях острого перикардита, протекающего со скоплением жидкости в полости перикарда, иногда обнаруживается «кардиомегалия» слабой или умеренной степени. При некоторых видах хронического перикардита выпот в полость перикарда может приводить к значительному увеличению тени сердца. Тампонада перикарда, редкий, но опасный синдром, может возникнуть в целом ряде случаев, включая травму, уремию и коллагенозы. Обычно, хотя и не всегда, возникает боль в грудной клетке. Сердце увеличивается незначительно. Боль яри перикардите имеет плевральное происхождение и нередко может менять интенсивность при изменении положения тела, усиливаться при глотании и проходить при наклонах тела вперед.
История предшествующих заболеваний
Больных с подозрением или установленной кардиомегалии следует тщательно опросить относительно наличия в анамнезе шумов в сердце или острой ревматической атаки. Ревматизм встречается нечасто, однако многие помнят, что когда они были детьми или подростками, у них обнаруживали шумы в сердце. Наличие в анамнезе артериальной гипертензии, даже непостоянной, может иметь важное значение; гипертрофия левого желудочка развивается у многих пациентов с длительно существующей незначительной артериальной гипертензией. Фремингемское исследование показало, что артериальная гипертензия является наиболее частой причиной застойной сердечной недостаточности среди взрослого населения. Обычно кардиомегалия с расширением полости левого желудочка предшествует симптомам выраженной сердечной недостаточности в течение нескольких месяцев или лет.
Важное значение может иметь наличие сахарного диабета или нарушения толерантности к глюкозе. Доказано, что длительно существующий диабет может привести к нарушению функции миокарда и диабетической кардиомиопатии. Частота застойной сердечной недостаточности у пожилых больных диабетом, особенно у женщин, довольно высока. Кроме того, больные диабетом имеют повышенную предрасположенность к коронарной болезни, и в зрелом возрасте у них появляются клинические признаки ишемической болезни сердца. Следует помнить, что среди больных диабетом высока частота «скрытого» инфаркта миокарда; электрокардиографические признаки трансмурального инфаркта могут отмечаться при отсутствии в анамнезе болей в грудной клетке или диагностированной стенокардии. Особенно неблагоприятна комбинация диабета и артериальной гипертензии, которая очень часто приводит к увеличению сердца.
При сборе общего анамнеза следует обратить особое внимание на случаи перенесенных вирусных инфекций или тяжелого гриппа, по поводу которых больной обращался за медицинской помощью. Во многих случаях так называемая идиопатическая кардиомиопатия является результатом перенесенного ранее вирусного миокардита. Больные с подострым или острым вирусным миокардитом могут иметь сопутствующие симптомы: сильный кашель, лихорадку, недомогание и общую слабость.
Социальный анамнез
Важной потенциальной причиной кардиомегалии является алкогольное повреждение мышцы сердца. У лиц, потребляющих большое количество алкоголя в течение 10 или более лет, иногда развивается алкогольная кардиомиопатия, для которой характерно наличие кардиомегалии. Алкоголь следует рассматривать в качестве возможного этиологического фактора кардиомегалии у всех пьющих, даже если симптомы и признаки застойной сердечной недостаточности отсутствуют. Ключевым фактором является потребление большого количества этанола в течение многих лет. У таких пациентов цирроз печени обнаруживается не всегда.
Лекарственный анамнез
У больных, принимающих гидролазин или новокаинамид, существует риск возникновения лекарственного синдрома системной красной волчанки, при которой кардиомегалия может развиться в результате выпотного перикардита. Иногда аутоиммунный миокардит бывает результатом приема метилдофы. Лечение злокачественных новообразований адриамицином или другими соединениями антрациклина имеет важное значение в диагностике кардиомегалии; эти препараты при их накоплении в организме оказывают зависимое от дозы токсическое воздействие на миокард; в этих случаях кардиомегалия может развиться еще до появления симптомов застойной сердечной недостаточности.
ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ
У больных с бессимптомной кардиомегалией вероятнее всего кардиомиопатия или увеличение левого желудочка связаны с артериальной гипертензией. Если кардиомегалии сопутствуют клинические симптомы, то наиболее важна информация, относящаяся к возможным проявлениям застойной сердечной недостаточности. Очевидно, что данные анамнеза, указывающие на ишемическую болезнь сердца, также важны в постановке диагноза.
Первые восемь из перечисленных ниже вопросов касаются возможных причин кардиомегалии; остальные помогают в оценке функции сердечно-сосудистой системы.
1. Обнаруживали ли у Вас когда-нибудь шумы в сердце или ревматизм?
2. Было ли у Вас когда-либо повышено артериальное давление?
3. Употребляете ли Вы алкоголь? В каком количестве?
4. Перенесли ли Вы недавно вирусную инфекцию или грипп, которые дали осложнения на легкие?
5. Были ли Вы недавно беременны? У молодых женщин с кардиомегалией анамнез беременности имеет большое значение, особенно важны такие симптомы, как быстрая утомляемость и одышка в конце третьего триместра или после разрешения беременности, в течение которых могла развиться недиагностированная кардиомегалия.
6. Болели ли Вы или кто-либо из Ваших родственников сахарным диабетом?
7. Были ли у Вас сердечные приступы или боли в грудной клетке?
8. Не могли бы Вы вспомнить, какие медикаменты принимаете сейчас или принимали недавно?
9. Быстро ли Вы устаете?
10. Не стало ли Вам труднее в последнее время выполнять физическую работу?
11. Отмечаете ли Вы появление одышки во время или сразу после физической нагрузки?
12. Труднее ли Вам дышать в положении лежа, чем сидя или стоя?
13. Возникает ли у Вас иногда по ночам кашель или свистящее дыхание?
14. Отмечаете ли Вы отечность голеней, особенно в конце дня?
Общий осмотр. Больной с нераспознанной кардиомегалией очень часто выглядит абсолютно здоровым. С другой стороны, если кардиомегалия является следствием тяжелых заболеваний сердца, больной выглядит хронически больным. При значительных нарушениях функции сердца обнаруживаются одышка и тахикардия, которые особенно выражены в положении лежа. Больной с выраженной застойной сердечной недостаточностью обычно не может находиться в горизонтальном положении, кроме того, у него определяются периферические отеки. При тяжелой правожелудочковой сердечной недостаточности наряду с периферическими отеками отмечается асцит.
Обследование легких. Обследование легких в поисках хрипов или выпота в плевральной полости совершенно необходимо у больных с выраженной застойной сердечной недостаточностью; в редких случаях, когда легочное сердце является результатом легочной патологии, при обследовании легких обнаруживаются признаки хронического бронхита и эмфиземы.
Обследование сердца. У любого пациента с увеличением сердца необходимо тщательное и полное кардиологическое обследование. Начинать его следует с исследования венозного пульса на яремных венах с целью выявления их расширения. У больных, которые в состоянии лежать горизонтально без одышки, но имеют повышенное венозное давление, следует рассмотреть возможность изолированной правожелудочковой недостаточности или сдавливающего перикардита. У больных с кардиомиопатией иногда может появиться преимущественно правожелудочковая сердечная недостаточность и они не испытывают дискомфорта в положении лежа, несмотря на повышенное венозное давление.
Исследование артериального пульса может иметь диагностическое значение, если на сонных артериях обнаруживаются дрожание, медленное и малое наполнение пульса, являющиеся характерными признаками аортального стеноза. При аортальной недостаточности, которая обычно сочетается с кардиомегалией, каротидный пульс имеет увеличенную амплитуду и может быть «скачущим», нередко дикротическим. Необходимо точное измерение артериального давления, поскольку обнаружение артериальной гипертензии (даже если она обнаруживается впервые) может иметь значение для выяснения этиологии кардиомегалии.
Наиболее важной частью физикального обследования при подозрении на кардиомегалию является прекардиальная пальпация. При тщательном обследовании предсердечной области необходимо попытаться получить клинические признаки, подтверждающие увеличение сердца. Нормальный верхушечный толчок в положении лежа образуется за счет движения левого желудочка и левой части межжелудочковой перегородки. Верхушечный толчок обычно определяется по срединно-ключичной линии или медиальнее в четвертом или пятом межреберье. Если определить его пальпаторно не удается, делать это посредством перкуссии не имеет смысла. В этих случаях следует попытаться определить перкуторно левую границу сердца. У высоких худых субъектов в норме верхушечный толчок может иногда располагаться в пятом или шестом межреберье, однако обязательно по срединно-ключичной линии. Если верхушечный толчок смещается латерально, в левую половину грудной клетки, это свидетельствует о возможном увеличении сердца. Смещение верхушечного толчка более чем на 10 см от срединнэстернальной линии, считается обычно ненормальным. Площадь верхушечного толчка должна быть не более 4 см2, как правило, она меньше. Основные типы апекскардиограммы: нормальная (а), удлиненная (б) и гиверкинетическая (в). На диаграммах представлены основные варианты верхушечного импульса левого желудочка. У больных с подозрением на кардиомегалию или подтвержденным диагнозом кардиомегалии может отмечаться любой из представленных типов апекскардиограммы или отсутствие верхушечного толчка. Наиболее важным диагностическим признаком при пальпации предсердечной области является наличие удлиненного систолического импульса (выбухание левого желудочка), которое коррелирует со степенью увеличения массы левого желудочка как при перегрузке давлением, так и при его дилатации, и наблюдается при сферической форме полости левого желудочка и депрессии его функции в период систолы. У нормальных здоровых лиц при пальпации волна А не определяется.
Увеличение правого желудочка определяется по выпячиванию, обнаруживаемому при пальпации парастернальной области слева. За исключением молодых или очень худых субъектов в норме при пальпации этой области пульсация сердца не определяется. При исследовании с целью выявления парастернального выпячивания или увеличения правого желудочка больной должен задержать дыхание в середине выдоха, исследователь производит сильное надавливание ладонью по направлению от третьего к четвертому межреберью у левого края грудины. Дилатация или гипертрофия правого желудочка обычно сопровождается слабой пульсацией передней грудной стенки, которую нередко проще заметить, чем ощутить при пальпации.
Определение увеличения левого или правого желудочка при физикальном обследовании подтверждает диагноз кардномегалии. Однако верхушечный толчок не всегда легко пропальпировать; отсутствие четко пальпируемого верхушечного толчка не означает, что сердце имеет нормальные размеры. Верхушечный толчок обычно отсутствует у пожилых лиц. При гипертрофии правого желудочка парастернальное выпячивание часто не определяется.
Сердечные тоны и шумы. Наличие «органических» шумов или ненормальных тонов сердца подтверждает наличие кардиальной патологии и может прямо указывать на этиологию кардномегалии. Любой систолический шум изгнания большой продолжительности (хорошо слышимый в конце систолы) вероятнее всего является патологическим. Истинный голосистолический шум является патологическим и свидетельствует о митральной или трикуспидальной недостаточности. Диастолические шумы всегда являются патологическими и обычно дополняют аускультативную картину аортальной недостаточности или митрального стеноза. Определение щелчка изгнания или щелчка открытия также подтверждает наличие клапанного порока.
Причины псевдокардиомегалии
При диагностике кардиомегалии прежде всего необходимо быть уверенным в истинности увеличения границ сердца. Целый ряд состояний, многие из которых встречаются довольно часто, могут симулировать увеличение сердца.
Синдром прямой спины. У лиц с относительно небольшим переднезадним размером грудной клетки, отсутствием физиологического кифоза грудного отдела позвоночника или аномалиями строения грудины, например впалой грудиной, на рентгенограмме в прямой проекции может определяться увеличенная тень сердца. Этот феномен получил название «эффект блина»; сердце при этом буквально сдавливается между позвоночным столбом и грудиной. Нередко легочная артерия может быть увеличена, и могут выслушиваться сердечные шумы. Синдром прямой спины следует иметь в виду, когда на рентгенограмме грудной клетки расстояние между грудиной и VIII грудным позвонком меньше 11 см у мужчин и 9 см у женщин или отношение переднезаднего размера к ширине грудной клетки меньше 38 %.
Выпот в полость перикарда. Увеличение рентгенологической тени сердца может наблюдаться при избыточном скоплении жидкости в полости перикарда. Выпот в полость перикарда, сопровождающийся незначительной или умеренной кардиомегалией, может обнаруживаться при гиперволемии, микседеме и поражениях самого перикарда. Редко массивный перикардиальный выпот наблюдается при метастазах опухоли в перикард. Всякий раз, когда установлено наличие выпота в плевральной полости и обнаруживается увеличение сердца, следует иметь в виду возможность значительного выпота в полость перикарда. Для диагностики скопления жидкости в полости перикарда, а также оценки истинных размеров сердца, которые могут быть нормальными или увеличенными, необходимо выполнение эхокардиографии в М-режиме или двухмерной эхокардиографии.
Верхушечная, или эпикардиальная жировая, подушка. Тень верхушки сердца на рентгенограмме может казаться расширенной при увеличении жировой эпикардиальной подушки.
Врожденное отсутствие перикарда. При этой довольно редкой патологии может возникать псевдокардиомегалия вследствие эвентрации сердца в левую половину грудной клетки.
Массивный выпот в плевральную полость. Тень сердца может казаться расширенной при массивном выпоте в левую* или правую плевральную полость. В подобных ситуациях помощь в диагностике может оказать рентгенография в горизонтальном положении.
Асцит, увеличение живота или выраженная гепатомегалия. При увеличении объема содержимого брюшной полости может наблюдаться поднятие диафрагмы и псевдокардиомегалия. Многие больные с заболеваниями органов брюшиой полости даже при энергичных попытках сделать глубокий вдох не в состоянии добиться существенного понижения уровня диафрагмы и тень сердца у них кажется увеличенной.
Технические факторы. Иногда «кардиомегалия» может определяться при неэффективном вдохе во время рентгенографии или неисправности рентгенологической аппаратуры. Эта проблема легко разрешима при повторной рентгенографии с тщательным соблюдением технических требований.
По сравнению с прошлыми годами, когда на вооружении исследователей были лишь ЭКГ и рентгенография органов грудной клетки с контрастированием пищевода с помощью бария, сейчас накоплен значительный опыт в оценке кардиомегалии. При использовании комбинации электрокардиографии, рентгенографии органов грудной клетки, радиоизотопных методов исследования сердца, эхокардиографии и ангиографии достоверность диагностики причины кардиомегалии достигает 100%. Только при кардиомиопатиях установить этиологию кардиомегалии точно порой не удается в некоторых случаях даже после биопсии миокарда.

 Новость из рубрики
Новость из рубрики  Метки:
Метки: