Некомпактный, или губчатый, миокард левого желудочка (НЛМЖ) — диагноз, относительно недавно введенный в клиническую практику в связи с улучшением методов исследования сердца. Является редко встречающимся заболеванием, наблюдается примерно у 0,015% взрослых людей, в 18% случаев имеет наследственный характер. Специалисты отмечают, что реальные цифры могут существенно превышать официальные данные из-за выраженной гиподиагностики сердечно-сосудистых патологий. Аномалия строения чаще диагностируется у мужчин — 56-82%. У детей составляет до 10% обнаруживаемых болезней миокарда, занимает третье место по частоте после гипертрофической и дилатационной кардиомиопатии. У больных младше 18 лет около половины наблюдений является следствием генетического дефекта.
Причины НМЛЖ
Причинные факторы патологии остаются недостаточно изученными, однако существуют определенные закономерности, свидетельствующие о ее наследственном характере. Например, аномалия строения кардиальной мышцы нередко встречается у представителей нескольких поколений одной семьи, как у мужчин, так и у женщин всех возрастов. Существуют зарегистрированные случаи, не вписывающиеся в эту концепцию. С учетом этого обстоятельства были разработаны две теории развития некомпактного миокарда левого желудочка:
Эмбриональная. Заболевание является наследственным, передача осуществляется двумя путями: с аутосомами или с половой Х-хромосомой (около 40% наблюдений). Локализовать поврежденный ген лабораторно не удалось, но можно выделить общие закономерности – мутация затрагивает нормальный биосинтез белков, ответственных за построение внутреннего клеточного скелета (бета-миозин, кардиальный альфа-актин, тропонин-Т).
Дезадаптационная. Образование некомпактного миокарда становится патологической реакцией на повреждающие факторы. Это предположение подкрепляется фактами обнаружения заболевания у взрослых пациентов с ранее неизмененной сердечной мышцей. Подобные случаи выявлялись у молодых спортсменов и беременных женщин, что говорит о повышенной нагрузке на кардиальные структуры как о ведущей причине развития повышенной трабекулярности, возможно – на фоне существующей наследственной предрасположенности.
Патогенез
В механизме развития заболевания ведущую роль играют три основных компонента: недостаточная функция сердца, нарушения ритма, повышенный риск тромбоэмболии. Некомпактный миокард представляет собой слой кардиомиоцитов с нарушенной структурной организацией, что не позволяет ему сокращаться так же эффективно, как здоровым участкам сердечной мышцы. Чем больше аномальных мышечных волокон – тем ярче выражены признаки кардиальной недостаточности. Патологическая архитектоника ткани создает условия для расстройства микроциркуляции крови и ишемии левого желудочка. Уменьшение функциональной активности органа может быть как систолическим, так и диастолическим по рестриктивному типу, что связано с повышенной трабекулярностью.
Нарушения сердечного ритма провоцируются анатомической неоднородностью миокарда – некомпактный, рыхлый слой сменяется слоем с более плотной структурой. Это негативно влияет на распространение электрического импульса по мышечным волокнам и может приводить к развитию желудочковых аритмий. На фоне сниженной насосной функции сердца, наличия обширных полостей между дополнительными трабекулами неритмичные сокращения создают предпосылки для изменения реологических свойств крови и тромбообразования.
Классификация
Некомпактный миокард определяют как первичную структурную и функциональную патологию сердечной мышцы, развивающуюся при отсутствии заболеваний, способных вызвать нарушение строения тканей: артериальной гипертензии, дисфункции венечных сосудов, клапанной системы. Аномалию, локализованную в левом желудочке, систематизируют по наличию либо отсутствию сопутствующих изменений строения сердца:
Изолированная форма. Губчатый миокард представляет собой единственную структурную кардиальную патологию в виде массивных трабекулярных образований. Из-за скудной клинической картины и низкой вероятности развития осложнений обычно не диагностируется.
Сочетанная форма. Некомпактный слой кардиальной мышцы сочетается с врожденными пороками сердца (дефект межпредсердной, межжелудочковой перегородки, врожденный стеноз легочной артерии) или нейромышечными заболеваниями (метаболическая миопатия, мышечная дистрофия Беккера, Эмери-Дрейфуса). Патологии не являются причиной увеличенной трабекулярности, которая нередко обнаруживается в процессе диагностики основного заболевания.
Симптомы НМЛЖ
Заболевание имеет чрезвычайно разнообразную клиническую картину, выраженность которой во многом зависит от степени гипертрофического процесса. Обычно симптомы проявляются у детей и подростков, однако манифестация возможна и в зрелом возрасте. Пациенты отмечают нарастающие симптомы сердечной недостаточности, прежде всего – появление одышки. Учащение дыхания вначале выявляется при активной физической активности, затем – при легкой нагрузке, в терминальных стадиях — в покое. Застойные явления в сосудах легких провоцируют затруднения дыхания в положении лежа, ночные приступы кашля, иногда с примесью крови.
При выраженной гипофункции кардиомиоцитов могут наблюдаться отеки и синюшность нижних конечностей. У ряда больных обнаруживается слабость, быстрая утомляемость, спутанность сознания, нарушение сна, уменьшение диуреза, особенно в дневное время. Развитие аритмии добавляет к клинической картине ощущение сердцебиения, перебоев в работе органа, тахикардию или выраженную брадикардию, боль за грудиной, головокружение, иногда – потери сознания. Некомпактный миокард нередко сочетается с нейромышечными патологиями, что проявляется снижением тонуса скелетной мускулатуры, нарушением походки, постепенной утратой физических навыков (ходьба, способность сидеть, держать голову).
Осложнения
НМЛЖ способен привести к развитию жизнеугрожающих состояний, природа которых тесно связана с тремя основными компонентами патогенеза аномалии. Сердечная недостаточность может стать причиной тяжелых клинических синдромов: отека легких, кардиогенного шока, острой почечной недостаточности. Прогрессирующее разрастание трабекул в полости левого желудочка иногда провоцирует внезапную сердечную смерть из-за критического нарушения функции проводящей системы и развития фибрилляции желудочков. Тромбоэмболические осложнения — ведущие причины инвалидизации пациентов с некомпактным миокардом, способствующие возникновению ишемического инсульта, коронарогенного инфаркта, тромбоза артерий брыжейки, почек.
Диагностика
Симптомы некомпактного миокарда достаточно неспецифичны, поэтому на первое место в обнаружении патологии выходят инструментальные методы. На первичном приеме кардиолог или терапевт может заподозрить наличие аномального строения сердца по сочетанию признаков сердечной недостаточности и аритмического синдрома. Специалист уточняет семейный анамнез, чтобы выявить возможную наследственную предрасположенность. Из дополнительных методов обследования используются:
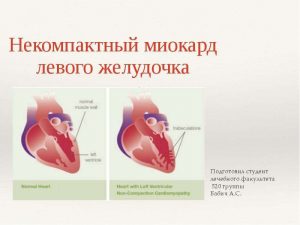
Ультразвуковое исследование (Эхо-КГ). Является основным способом визуализации при нефизиологическом строении мышечного слоя левого желудочка. На патологию указывает утолщение стенки камеры из-за выдающихся в полость массивных трабекул с объемными межтрабекулярными пространствами, особенно в области верхушки, боковой стенки. Толщина некомпактной части вдвое больше нормальной, при использовании доплеровского картирования в желудочке выявляются турбулентные потоки крови. Дополнительно уточняется вид заболевания – при изолированной форме другие аномалии строения органа не просматриваются.
Магнитно-резонансная томография. Применение этого метода дополнительно к Эхо-КГ позволяет провести более полный дифференциальный диагноз, исключить ошибку, особенно при затруднительной визуализации верхушки сердца. Применение контрастного вещества помогает повысить разрешающую способность исследования и более точно определить внутреннюю структуру левого желудочка, а также диагностировать некомпактный слой на ранних стадиях.
Позитронно-эмиссионная томография. Дает возможность оценить объем регионарного кровотока в измененных областях кардиальной мышцы, установить коронарный резерв в участках гипокинезии, сравнить перфузию, активность метаболических процессов в нормальных и аномальных участках. Методика применяется для уточнения эффективности терапевтических мероприятий.
Электрокардиография. С помощью ЭКГ определяют частоту и характер сердечных сокращений, выявляют экстрасистолию, аритмию, вид нарушения внутрикардиальной проводимости, исключают органические повреждения. Иногда метод дополняют велоэргометрией для оценки резервных возможностей миокарда и уточнения степени сердечной недостаточности или холтеровским мониторированием для выявления редко проявляющихся нарушений ритма.
Электрофизиологическое исследование. Использование этого инвазивного метода диагностики требуется при выраженных аритмиях для корректировки тактики лечения. Полученные данные помогают решить вопрос о необходимости установки кардиостимулятора или (при риске развития опасной для жизни фибрилляции желудочков) кардиовертера-дефибриллятора.
Дифференциальный диагноз проводят с опухолями сердца, другими видами кардиомиопатий, добавочными хордами, трабекулами, ишемической болезнью, амилоидозом, инфарктом миокарда, кардиогенным шоком, кардиогенным дистресс-синдромом. Как причины развития одышки необходимо исключить хронические обструктивные заболевания легких (ХОБЛ, бронхиальную астму, эмфизему легких), пневмонию.
Лечение НМЛЖ
При отсутствии симптоматики, нарушений ритма, уменьшения фракции выброса левого желудочка проведение специализированной терапии не показано. Необходим контроль над состоянием в динамике, плановые осмотры у кардиолога не реже 1 раза в 6 месяцев. При выраженных проявлениях патологии необходима коррекция состояния, предупреждение опасных осложнений. Существуют две основные линии лечения некомпактного миокарда левого желудочка:
Медикаментозная терапия. Применение лекарственных препаратов обосновано при легкой и средней тяжести болезни. Для улучшения функции миокарда, увеличения ударного объема левого желудочка используют ингибиторы АПФ, бета-адреноблокаторы, антагонисты альдостерона. Выраженные нарушения ритма, особенно желудочковой локализации требуют применения антиаритмических средств: антагонистов кальциевых, натриевых, калиевых каналов. Профилактика тромбоэмболии заключается в назначении антикоагулянтов, антиагрегантов.
Хирургическое лечение. Инвазивные методики рекомендованы при тяжелом течении некомпактного миокарда с выраженной сердечной недостаточностью, наличием жизнеугрожающих нарушений ритма. Непосредственно резекция губчатого слоя — перспективное направление, которое в клинической практике в настоящее время почти не используется. Обычно при серьезных нарушениях работы проводящей системы сердца производится вживление кардиовертера-дефибриллятора или искусственного водителя ритма. При трехкратном преобладании патологического слоя кардиомиоцитов на фоне терминальных стадий сердечной недостаточности рассматривается возможность трансплантации сердца.

 Новость из рубрики
Новость из рубрики  Метки:
Метки: